항진 또는 억제된 위장관 운동 정상화에 작용
과민성장증후군 진단 기준에 ‘복통’ 중요성 커져

1. 트리메부틴의 두 가지 작용원리
지난호에 소개한 바와 같이 트리메부틴은 항진 또는 억제된 위장관 운동을 정상화시키는데 두 가지 원리로 작용을 하게 된다.
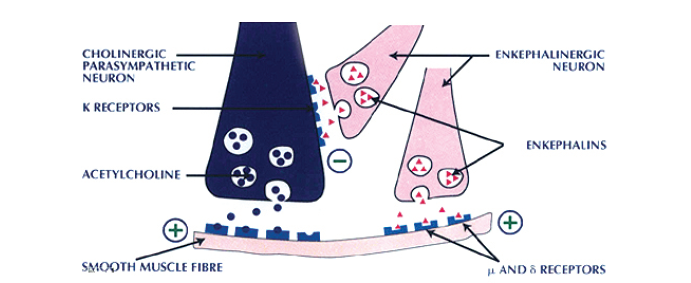
1) enkephalin 수용체 agonist
내인성 운동조절인자인 enkephalin수용체 (μ, δ, κ)의 agonist로 작용을 한다. enkephalin은 메티오닌이나 류신(leucine)을 포함한 특정구조의 pentapetide(H2N-Tyr-Gly-gly-Phe-X의 아미노산 배열)로서 X에 붙은 아미노산에 따라 leu-enkephalin과 met-enkerphalin으로 부른다.
특히 Met-enkephalin은 endorphin의 N-말단 5-아미노산 배열과 같다. endorphin과 두 가지 enkephalin은 해부학적으로나 기능적으로 서로 다른 뉴론(neuron)으로부터 유래되어 작용부위와 적응증이 다르지만 opioid 수용체와 결합하는 점은 동일하다.
enkephalin은 신경전달물질로서 뇌와 척수에 존재하면서 통증, 운동, 정서(情緖), 행동, 신경내분비 조절에 관여하거나 소화관의 신경계와 외분비선에 작용해서 소화관의 움직임에 관여한다.
특히 이중으로 조절 가능(dual action)한 트리메부틴의 특별한 작용원리는 enkephaline 수용체의 3가지 subtype에 대해 enkephaline 활성기를 모두 가진 화학구조덕으로 각각의 receptor에 동등한 친화성을 가지고 있다. 특정 외부요인(음식, 스트레스)으로 인해 enkephaline의 분비가 불균형해지면 각 enkephaline 농도에 따라 트리메부틴의 결합부위가 달라진다.
위장관 운동이 항진 되었을 때는 enkephaline mu,delta 수용체가 포화돼 있고, kappa 수용체는 비어있게 된다. 반대로 위장관 운동이 저하되었을 때는 kappa 수용체는 포화됐고 mu,delta 수용체가 비어있게 된다.
따라서 위장관 운동이 항진 되었을 때 Kappa 수용체와 결합해 위장운동을 억제하게 되며 위장관 운동이 저하됐을 경우 비어있는 mu, delta 수용체에 결합하여 위장관 운동을 항진시키게 된다.
또한 도파민이나 세로토닌 조절 효능을 가진 위장관 조절제가 상부 소화기에만 작용이 국한되어 있는 반면 Enkephaline은 위장관 내부 신경층에 다량 존재하여 식도에서 결장까지 소화기 상, 하부에 고루 분포함으로써 작용부위가 넓다.
2) Migrating motor complex
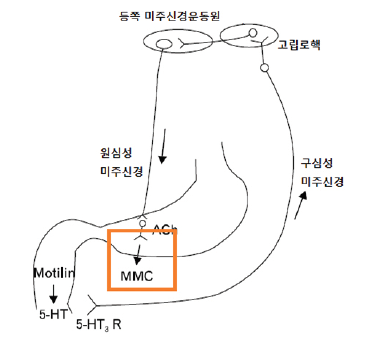
정상적인 위 십이지장 운동은 두 가지 형태가 있는데 하나는 식후에 있는 소화와 위비움이고 또 하나는 식간에 있는 Migrating motor complex로 소장이 다음 식사에 대비할 수 있도록 소화관 속에 남아있는 잔여음식물을 제거 하는 운동이다.
Migrating motor complex는 위에서 일정한 간격을 가진 반복적인 리듬(gastric pace -maker)으로 시작되어 소장, 공장 , 회장, 대장에 이르기까지 음식물을 밀어내는데 세균도 같이 대장으로 배출하므로 과도한 미생물의 번식을 억제하는 역할을 한다.
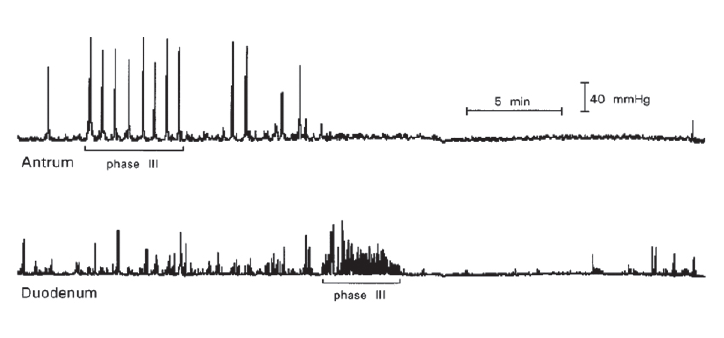
이는 음식이 들어오지 않는 사이에 일어나며 음식 섭취와 함께 멈추어진다. 우리가 배가 고프면 꼬르륵 소리가 나는데 이것이 Migrating motor complex의 영향이다.
식간 운동은 근전도 검사 시 3가지 파동이 주기적으로 반복 되는데 각 장기별 속도는 차이가 난다. phase I, phase Ⅱ를 거쳐 phase III에 이르면 활발한 장기 움직임이 시작되는데 음식물이 들어오면 이 phase III 파동 생성이 줄어든다.
트리메부틴은 위장관에서 motilin를 분비하고 VIP(vasoactive intestinal peptide), gastrin, glucagon등 내인성 펩타이드의 분비를 조절하는데 이 트리메부틴에 의해 분비된 motilin이 조기 phase III파동을 유발하여 위장 운동을 규칙적으로 만든다.
이러한 트리메부틴의 작용은 상부위장관에 주로 작용하는 mosapride와 함께 처방되었을 때 더욱 효과적인 것으로 알려져 있다.
2. 과민성 장증후군
2016년에 개정된 ROME Ⅳ의 주제 중에서 이번 달은 과민성 장증후군의 개념 변화에 대해서 살펴보기로 하자.
1) 과민성 장증후군의 개념 변화
과거에는 과민성 장증후군(irritable bowel syndrome, IBS)을 기질적인 이상이 없는데도 불구하고 복통과 배변 형태의 변화를 동반한 경우 증상에 의해 진단하였다.
반면 이번 개정에서는 구조적 이상, 생화학적 이상, 과도한 염증이 없으며, 반복적인 복통, 복부팽창, 무른 변이나 설사 혹은 변비를 특징으로 하는 만성 소화기 기능성 질환으로 정의하고 있다.
달라진 점은 장내 염증이 있는 경우에 대한 판단기준인데 과거에는 기질적 이상으로 판단하여 배제하였다면, 현재는 심한 염증이 아니면 포함한다는 것이다. 이는 병태를 일으키는 중요한 요인으로서의 염증의 역할을 반영한 결과이다.
2) 과민성 장증후군의 유병률
건강보험심사평가원에 따르면 지난해 158만명이 과민성 장 증후군으로 진료를 받았다.
서구에서는 매우 흔한 질병으로 전체 인구의 7-10%에서 증상을 보이며 우리 나라에서도 지역사회 주민을 대상으로 한 연구에서는 8% 이상의 유병율을 보인 것으로 나타났다.
심평원이 과민성 장 증후군 환자를 수험생(만 18세), 취업연령(여 25∼32세, 남 27∼32세), 중장년층(40∼64세) 등으로 나눠 환자가 많이 발생하는 시기를 분석했더니 수험생은 11월 수능을 앞둔 8∼10월에 진료인원이 많았다.
취업 연령층은 졸업·취업을 앞둔 연초와 7∼8월에 환자가 많았고 중·장년층은 연초와 연말에 환자가 가장 많았다.
3) 과연 과민성 장증후군은 무엇을 뜻하는가
우선 과민성 장증후군의 정의에서 배재해야 할 질환은 종양, 염증성 장질환, 셀리악 병, 유당 불내성, 미세 장염과 같은 다양한 기질적 질환이다.
과민성 장증후군(이하 IBS)은 임상 증상의 원인을 찾기 위한 다양한 임상 검사에서 이상이 보이지 않는 경우로서 뇌-장 축의 이상으로 발생한다. 다시 말해 점막 면역 이상 반응과 장내 미생물 균총의 이상에 의한 염증으로 보고 있으며 이러한 개념의 변화는 다른 질환과의 감별에 매우 중요하다.
4) 장질환의 분류와 이전 기준과의 차이점
장질환은 6가지로 세분화된다. 과민성 장증후군, 기능성변비, 기능성 설사, 비특이적 기능적 장 이상, 기능성 복부팽만감·팽창, 오피오이드 유발 변비가 그것이다.
과거 ‘기능성 장질환’이란 용어를 썼지만 개정판에서는 질환명에 ‘기능성’이라는 용어를 사용하지 않았다.
과민성장증후군(IBS)은 4가지의 아형이 명기되며 각각의 아형에 대한 치료방법이 다르다.
기능성 변비, 기능성 설사, 비특이적 기능성 장 이상은 이전과 같지만 기능성 복부 팽만감·팽창은 이전에 복부 팽만감에서 용어를 바꾸었고 오피오이드 유발 변비가 신설되었다.
따라서 과민성 장질환 진단을 위한 로마 기준은 복통과 함께 여타 기능성 질환을 가진 경우로 생각하면 된다. 정확히 말해 로마 기준 IV에서 가장 두드러진 변화는, 첫째, ‘복통’이 진단의 가장 중요한 증상이다.

이전에는 복부불편감으로 포괄적으로 표현했다면 이제는 복통이라고 명확히 표현하고 있다.

두 번째의 변화는 진단에 있어 복통 기간을 엄격하게 적용하였다. 로마 기준 III 기준에 따른 1달에 3일이상에서 1주일에 하루 이상으로 진단 기준을 높였다.
또
한 배변 후 증상 호전(improvement with defecation)’을 ‘배변과 연관되고(related to defecation)’로 변경하였는데 배변 후에 악화되는 경우가 많이 보고되었기 때문이다. 또한 복통이 시작되는 ‘시점(onset)’에서 시점을 생략한 것은 이는 복통이 시작되는 시점과 동반 증상이 발생하는 시점이 반드시 일치하지는 않기 때문이다.
5) 과민성 장증후군(IBS)의 아형 분류
IBS는 증상에 따라서 변비형(IBS with predominant constipation IBS-C),설사형(IBS with predominant diarrhea IBS-D ), 혼합형(IBS with mixed bowel habits IBS-M)의 3가지로 분류한는데, 분류가 불가능한 경우를 비특이형(IBS unclassified IBS-U)으로 이름지었다.
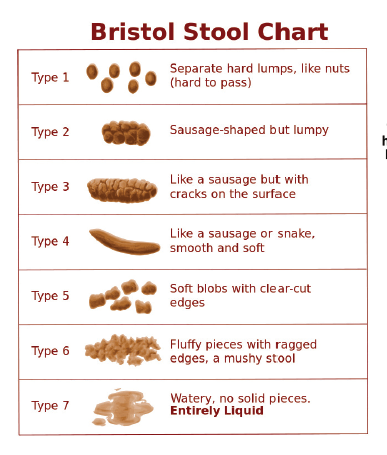
아형은 주로 대변의 굳기 정도에 따라서 평가하며 Bristol Stool Form Scale(BSFS)을 이용한다. 증상과 연관된 약제를 사용하지 않는 경우의 증상으로 아형을 분류하며 임상 실험을 위해서는 2주간의 배변일기를 쓴다.
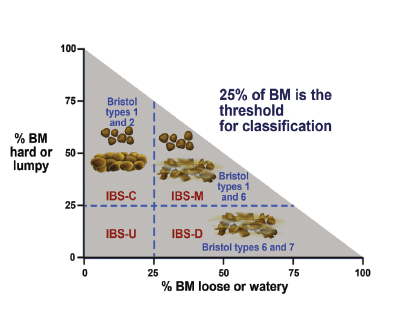
아래 배변차트의 type 2까지는 변비를, type 6~7은 설사를 의미한다.
그림은 과민성 장증후군의 아형을 변에 따라 분류하는 진단법이다.
이번호에서는 배변차트까지 소개하고 다음 호에 나머지 과민성 장 증후군, 위장관의 운동과 중복증후군을 살펴볼 것이다.


